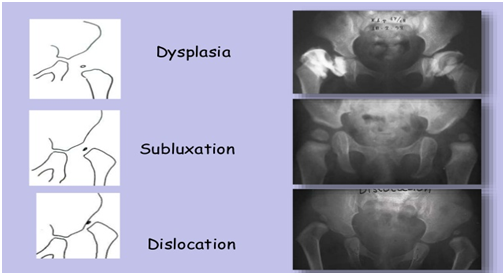
 - Δυσπλασία της κοτύλης, η κοτύλη δηλαδή είναι αβαθής ή υπανάπτυκτη
- Δυσπλασία της κοτύλης, η κοτύλη δηλαδή είναι αβαθής ή υπανάπτυκτη
- Υπεξάρθρημα του ισχίου (εικ. 1)
- Εξάρθρημα του ισχίου
- Τερατολογικό Εξάρθρημα, μορφή η οποία είναι η περισσότερο σοβαρή και χρήζει πρώιμης χειρουργικής επέμβασης. Το είδος αυτό του εξαρθρήματος σχετίζεται με αρθρογρύπωση, σύνδρομο Larsen και σύνδρομο Ehlers Danlos
- Εφηβική Δυσπλασία Ισχίου, κατά την οποία το ισχίο είναι μηχανικά σταθερό και ανατάξιμο, αλλά δυσπλαστικό.
ΕΠΙΔΗΜΙΟΛΟΓΙΑ
Η ΑΔΙ είναι από τις πιο συχνές ορθοπεδικές διαταραχές στο νεογνό.
Η συχνότητα της δυσπλασίας είναι 1:100 γεννήσεις, ενώ η συχνότητα του εξαρθρήματος 1:1000 γεννήσεις. Είναι πιο συνηθισμένη στα κορίτσια με συχνότητα 6:1 σε σχέση με τα αγόρια.
Επίσης, πολιτισμοί στους οποίους είναι σύνηθες το φάσκιωμα των νεογνών, εμφανίζουν υψηλότερα ποσοστά Αναπτυξιακής Δυσπλασίας, καθώς τα ισχία ωθούνται σε θέση προσαγωγής.
ΑΙΤΙΑ – ΠΑΡΑΓΟΝΤΕΣ ΚΙΝΔΥΝΟΥ
Οι κυριότερες αιτίες της ΑΔΙ είναι:
Το οικογενειακό ιστορικό, καθώς η συχνότητα δυσπλασίας είναι 10 φορές υψηλότερη σε παιδιά, των οποίων οι γονείς είχαν δυσπλασία, σε σχέση με εκείνα των οποίων οι γονείς δεν είχαν
Το θηλυκό φύλο
Η αρθρική χαλαρότητα
Η πρωτότοκη κύηση, καθώς ο μικρότερος ενδομήτριος χώρος εξηγεί τη συχνότητα της πάθησης στο πρώτο παιδί
Η ισχιακή προβολή
Το ολιγοϋδράμνιο, η χαμηλή δηλαδή ποσότητα αμνιακού υγρού κατά την κύηση.
ΠΑΘΟΛΟΓΙΚΗ ΑΝΑΤΟΜΙΚΗ
Φυσιολογικά, η άρθρωση του ισχίου αποτελείται από το άνω μέρος του μηριαίου οστού, που έχει σχήμα σφαίρας (κεφαλή) και την υποδοχή της λεκάνης (κοτύλη).
Στην ΑΔΙ η κοτύλη είναι αβαθής και έχει λάθος κλίση. Επίσης, παρεμβάλλονται μαλακά μόρια μεταξύ της εξαρθρωμένης κεφαλής και της κοτύλης, καθώς και ο τένοντας του λαγονοψοΐτη μυός. Η κοτύλη μπορεί να περιέχει λίπος, ο αρθρικός θύλακας αποκτά μορφή κλεψύδρας και ο επιχείλιος χόνδρος αναστρέφεται εντός της άρθρωσης.
Ο στρογγύλος σύνδεσμος είναι υπερτροφικός.
 ΚΛΙΝΙΚΗ ΕΙΚΟΝΑ
ΚΛΙΝΙΚΗ ΕΙΚΟΝΑ
Η έγκαιρη διάγνωση είναι η πιο κρίσιμη πτυχή της θεραπείας των παιδιών με ΑΔΙ.
Όλα τα βρέφη απαιτούν κλινικό έλεγχο και ορθοπεδική εκτίμηση, καθώς και επανεξετάσεις μέχρι την ηλικία του περπατήματός τους.
Στις ΗΠΑ υπάρχει η σύσταση της εκτέλεσης υπερήχων στο ισχίο των νεογνών στις 4-6 εβδομάδες, εφόσον υπάρχουν παράγοντες κινδύνου και θετικά φυσικά ευρήματα από την κλινική εξέταση.
Κατά την κλινική εξέταση διαπιστώνεται μειωμένη απαγωγή του ισχίου, η οποία μπορεί να είναι συμμετρικά ελαττωμένη σε περίπτωση αμφοτερόπλευρου συγγενούς εξαρθρήματος του ισχίου.
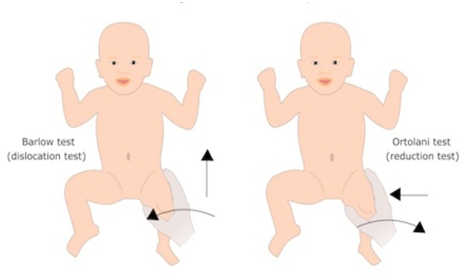
Η δοκιμασία Ortlolani θέτοντας σε κάμψη και απαγωγή το μηρό, ανατάσσει ένα εξαρθρωμένο ισχίο.
Η δοκιμασία Barlow εξαρθρώνει ένα ασταθές ισχίο με προσαγωγή και πίεση του μηρού (εικ. 2).
Εκτός από τις ανωτέρω δοκιμασίες, με τις οποίες ελέγχεται η σταθερότητα του ισχίου παρατηρούνται ασύμμετρες πτυχές των γλουτών, καθώς και ανισοσκελία με βράχυνση του μηρού στην πάσχουσα πλευρά (θετικό σημείο Galeazzi).
Επίσης, παρατηρείται πτώση της λεκάνης προς την πάσχουσα πλευρά, όταν το παιδί στηρίζεται στο ένα πόδι (μονοποδική στήριξη), λόγω ανεπάρκειας μυικών ομάδων (των απαγωγών μυών του ισχίου) (Δοκιμασία Trendelenburg).
Σε κάποιες περιπτώσεις η ΑΔΙ συνυπάρχει με ραιβόκρανο και προσαγωγή του μεταταρσίου.
 ΑΠΕΙΚΟΝΙΣΤΙΚΟΣ ΕΛΕΓΧΟΣ
ΑΠΕΙΚΟΝΙΣΤΙΚΟΣ ΕΛΕΓΧΟΣ
Πολύ βοηθητικός στη διάγνωση της ΑΔΙ είναι και ο απεικονιστικός έλεγχος.
Συγκεκριμένα, η δυναμική υπερηχογραφία (υπέρηχος) βοηθάει στη διάγνωση, αρκεί να γίνεται από τη γέννηση έως και τους 4 πρώτους μήνες της ζωής (πριν οστεοποιηθεί η κεφαλή του μηριαίου οστού). Με την εξέταση αυτή μετρώνται η γωνία “α” (alpha angle), η οποία φυσιολογικά θα πρέπει να είναι μεγαλύτερη από 60 μοίρες και η γωνία “β” (beta angle), η φυσιολογική τιμή της οποίας είναι μικρότερη από 55 μοίρες.
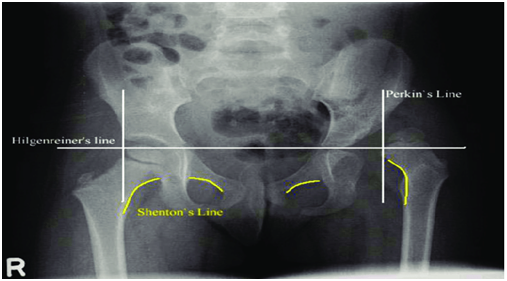
Ο ακτινολογικός έλεγχος (απλή ακτινογραφία) χρησιμοποιείται στους 4-6 μήνες της ζωής, μετά την έναρξη της οστεοποίησης της μηριαίας κεφαλής. Η συνιστώμενη λήψη είναι η προσθιοπίσθια λήψη της πυέλου (λεκάνης). Εδώ μετράμε συγκεκριμένους δείκτες όπως: η γραμμή Perkin, η γραμμή Shenton, ο κοτυλιαίος δείκτης κ.ά. (εικ. 3).
Το αρθρογράφημα είναι μια ειδική εξέταση, η οποία χρησιμοποιείται για να επιβεβαιωθεί το αποτέλεσμα της ανάταξης, μετά από την ανάταξη του ισχίου.
Η αξονική και η μαγνητική τομογραφία του ισχίου χρησιμοποιούνται επίσης για να επιβεβαιώσουμε την ανάταξη του ισχίου, μετά από κλειστή ανάταξη. Η μαγνητική τομογραφία προτιμάται καθ’ όσον αποφεύγεται η ακτινοβολία, σε σχέση με την αξονική τομογραφία.
ΘΕΡΑΠΕΙΑ
ΚΗΔΕΜΟΝΑΣ PAVLIK
Εάν η διάγνωση γίνει άμεσα, μετά τη γέννηση και έως την ηλικία των 6 μηνών, εφαρμόζεται ένας ελαφρύς κηδεμόνας (Pavlik) με τα πόδια ανοικτά (απαγωγή) και το ισχίο σε κάμψη (περίπου στις 100ο).
Ο κηδεμόνας θα πρέπει να εφαρμόζεται 23 ώρες την ημέρα για 6 τουλάχιστον εβδομάδες, μετά από επιτυχή ανάταξη και άλλες 6 έως 8 εβδομάδες κατά τη διάρκεια της νύχτας.
Η ανάταξη θα πρέπει να επιβεβαιώνεται με υπέρηχο ή απλή ακτινογραφία, καθώς υπάρχει ο κίνδυνος της οστεονέκρωσης της μηριαίας κεφαλής.
Επί αποτυχίας της ανάταξης του ισχίου, εντός 4 εβδομάδων ο κηδεμόνας Pavlik διακόπτεται, καθώς υπάρχει ο κίνδυνος της διάβρωσης της πυέλου.
ΚΛΕΙΣΤΗ ΑΝΑΤΑΞΗ
Γίνεται σε ασθενείς ηλικίας 6 έως 18 μηνών, στους οποίους η θεραπεία με κηδεμόνα Pavlik απέτυχε. Διενεργείται υπό γενική αναισθησία και τοποθετείται γύψινος επίδεσμος (hip spica) με τα κάτω άκρα σε ανοικτή θέση (απαγωγή) και σε κάμψη στις 90ο.
ΑΝΟΙΚΤΗ ΑΝΑΤΑΞΗ
Η ανοικτή ανάταξη του ισχίου επιλέγεται σε παιδιά 6-18 μηνών, στα οποία απέτυχε η κλειστή ανάταξη ή σε παιδιά των οποίων η ηλικία είναι ήδη μεγαλύτερη των 18 μηνών, κατά τη διάγνωση.
Επιλέγεται η πρόσθια προσπέλαση στο ισχίο και περιλαμβάνει θυλακοπλαστική, τενοντοτομές των προσαγωγών μυών και οστεοτομίες του μηριαίου και της κοτύλης.
Οι οστεοτομίες έχουν θέση στην ανοιχτή ανάταξη του ισχίου μετά την ηλικία των δύο ετών. Στόχος των οστεοτομιών της κοτύλης είναι είτε να αποκαταστήσουν το σωστό προσανατολισμό της κοτύλης, είτε να αποκαταστήσουν το σχήμα αυτής, είτε σε κάποιες περιπτώσεις να προσθέσουν οστό στο άνω-έξω χείλος της κοτύλης.
Οι οστεοτομίες στο άνω πέρας του μηριαίου οστού έχουν ως στόχο την επικέντρωση της μηριαίας κεφαλής μέσα στην κοτύλη.
Συμπερασματικά, το τελικό αποτέλεσμα εξαρτάται από τη βαρύτητα της πάθησης και την ηλικία του παιδιού, όταν διαγνωσθεί η νόσος.
Στόχος κάθε θεραπευτικής προσέγγισης είναι το παιδί να έχει μία δραστήρια και φυσιολογική ζωή.







